関節置換術前の骨健康の改善

骨粗鬆症が関節置換術において重要な理由
人工股関節全置換術(THA)および人工膝関節全置換術(TKA)は、最も一般的に行われる整形外科手術の一つです。骨粗鬆症は、人工関節全置換術(TJA)の成功率に影響を与えるリスク因子として特定されています。TJAに関連する合併症には、術中骨折、プロテーゼの無菌性ゆるみ、骨接合部周囲骨折が含まれます。研究によると、骨粗鬆症は初回人工関節置換術後の骨接合部周囲骨折の発生率を0.3~5.5%増加させ、再置換手術後には最大30%まで増加することが示されています。
TJAを受ける患者における骨粗鬆症の発生率に関する研究では、関節置換術を受ける患者の36.7%が骨粗鬆症を有すると報告されています。さらに、TJAを受けた患者は、術後の骨量減少により術後に骨粗鬆症を発症するリスクが高まります。研究では、手術を受けた関節周囲の骨量減少がTJA後最大20%増加することが明らかになっています。
骨粗鬆症治療薬と骨健康改善におけるその効果
抗吸収薬の使用により、人工関節全置換術(TJA)後の術後骨量減少が抑制されることが証明されています。Roらの研究では、ビスホスホネートを投与された患者は、薬物治療を受けなかった患者と比較して、人工膝関節全置換術(TKA)再置換術の実施率が低いことが確認されました(1.5% vs. 2.9%)。
同様に、人工股関節全置換術(THA)を受けた患者の研究においても、ビスホスホネートを投与された場合、投与なしの患者よりも再置換術率が低いことが示されました(2.8% vs. 5.3%)。
さらに、メタアナリシスによれば、ビスホスホネート投与により再人工関節全置換術のリスクが最大50%減少することが明らかになっています。
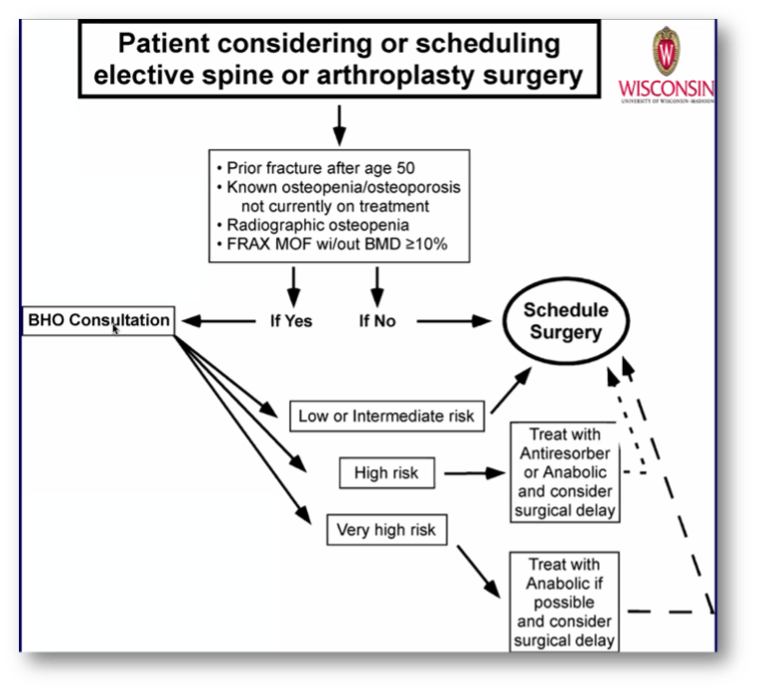
TJA手術前の骨粗鬆症の評価と治療に関するガイドライン
まとめ
骨粗鬆症は、ごく一般的な疾患であり、特に人工関節全置換術(TJA)を予定している患者で多くみられます。しかしながら、ほとんどの患者はTJA前に骨粗鬆症のスクリーニング、リスク評価、治療がほとんど受けられていません。骨粗鬆症と変形性関節症が併存することで、術中骨折、プロテーゼの無菌性ゆるみ、骨接合部周囲骨折などの術後転帰が悪化する可能性があります。
薬理学的治療、すなわち抗吸収薬および骨形成促進薬の両方は、画像診断および臨床転帰を改善することが示されています。したがって、骨粗鬆症治療薬を用いた骨健康の評価と最適化は、TJAの2~6か月前から開始し、手術後少なくとも1~2年継続すべきです。このアプローチにより治療成績の向上および術後合併症リスクの低減が期待できます。
出典 : Doctorwat
**アロカGOコンテンツチームによる翻訳・編集
Police General Hospital
この記事を共有
その他の記事
医療とメディカルツーリズムに関するさらなる洞察を発見してください。

ソンクラン警告:水祭りの祝宴中における「靴吸引」事故の予防と対処方法
タイのソンクランを祝う中、多くの祭り参加者が通りで水を撒いて楽しんでいますが、毎年驚くほどよく起こる問題、「靴吸着」問題が繰り返し発生しています。これは、濡れたスリッポンやゴム製の靴が水に長時間さらされることで、足や足首にきつく張り付いて取れなくなる現象です。

オフィス症候群:現代の労働者に共通する健康問題
コンピューターの前で作業することが日常生活の一部となった現代において、オフィス症候群は働く世代の成人に最も一般的な健康上の懸念の一つとして浮上しています。

尿が流れない、尿を我慢できない
尿が流れず、尿を我慢できない場合は、早急に検査してください。前立腺肥大症や良性前立腺肥大症(BPH)に進行する前に。